Uyku Sağlığı Rehberi: Hijyen, İnsomnia, Uyku Apnesi ve Kanıta Dayalı Tedavi
CDC'ye göre erişkinlerin günde 7 saatten fazla uyuması önerilir. Bu rehberde uyku hijyeni ilkeleri, insomnia için birinci basamak CBT-I, uyku apnesi + CPAP ve uyku ile kronik hastalıklar arasındaki bağ — CDC, NICE NG202 ve Cochrane kaynaklı.

Uyku pasif bir dinlenme değildir. Beyin uyku sırasında hafızayı pekiştirir, atık proteinleri temizler, hormonlar yeniden kalibre olur, bağışıklık hücreleri çoğalır. Yetersiz uyku bu bakım süreçlerini yarıda bırakır; sonuç kısa vadede yorgunluk ve dikkat kaybı, uzun vadede kronik hastalık riskidir.
ABD Hastalık Kontrol ve Önleme Merkezleri (CDC) 2024 rehberine göre 18–60 yaş erişkinler günde 7 saatten fazla uyku hedefler. 65 yaş üstü için hedef 7–8 saattir. Yetersiz uyku Tip 2 diyabet, hipertansiyon, kalp hastalığı, inme, depresyon ve obezite riskiyle net biçimde ilişkilendirilir.
Bu rehber bir tanı belgesi değildir. İnsomnia ve uyku apnesi gibi spesifik tanılar polisomnografi ya da klinik değerlendirme ile konulur. Hangi eşiğin normal, hangisinin müdahale gerektirdiği ve kanıta dayalı tedavinin ne olduğunu uluslararası otorite kaynaklarına bakarak aktarırız.
Kaynaklar: ABD Hastalık Kontrol ve Önleme Merkezleri (CDC) uyku rehberi (2024) ve İngiltere klinik rehberlik kurumu NICE NG202 (obstrüktif uyku apnesi, 2021). Cochrane sistematik derlemeleri (CBT-I, yaşlılarda uyku müdahaleleri) ek kanıt temelini oluşturur. NIH NHLBI sleep overview ve Mayo Clinic klinik referansları tamamlayıcı kaynaklardır. Hiçbir Türk devlet organı, üniversite ya da özel hastane grubu birincil kaynak olarak alıntılanmamıştır (yayın politikası: editoryal politika).
Uyku döngüsü ve sirkadyen ritim
Uyku iki sistem tarafından yönetilir. Birincisi sirkadyen ritim — yaklaşık 24 saatlik iç saat, ışık ve karanlığa tepki verir. İkincisi uyku basıncı — uyanık geçirilen süreyle birikir, uyumaya yöneltir. Bu iki sistem birlikte bir gecelik uyku-uyanıklık döngüsünü oluşturur.
Bir gecelik uyku birkaç "siklus"tan oluşur. Her siklus 90 dakika sürer ve dört evreden geçer: N1 (yüzeysel geçiş), N2 (orta derinlik), N3 (derin / yavaş dalga — bedensel onarım), REM (rüya — hafıza pekişmesi). Sağlıklı bir erişkinin gece 4–6 siklus tamamlaması beklenir. Aşırı kafein, alkol, stres ve ekran ışığı bu mimariyi bozar.

Sirkadyen ritim en güçlü olarak sabah ışığıyla ayarlanır. Uyandıktan sonra 10–20 dakika doğal güneş ışığına maruz kalmak gün içindeki uyanıklığı ve gece uyku kalitesini belirgin iyileştirir. Gece boyu yüksek ekran kullanımı (mavi ışık) melatonin salınımını geciktirir; uykuya dalma süresini uzatır.
Uyku hijyeni — ilk basamak
Uyku şikâyetlerinde ilk müdahale daima yaşam tarzıdır. Uyku hijyeni rehberi yedi temel ilkenin günlük uygulamasını detaylandırır. Burada çerçeveyi özetliyoruz:

İnsomnia — en sık uyku bozukluğu
İnsomnia iki ana şekilde yaşanır: uykuya dalma güçlüğü (başlangıç insomniası), uykuyu sürdürme güçlüğü (uyanma sonrası uykuya tekrar dönememek) ve erken uyanma. Klinik tanı için semptomun haftada en az 3 gece, en az 3 ay süreyle devam etmesi ve gündüz işlev bozukluğuna yol açması gerekir.
Sık görülen tetikleyiciler:
- Akut stres ve kaygı — iş, ilişkiler, sağlık kaygısı.
- Depresyon — erken uyanma insomniası depresyonun klasik belirtisidir.
- Tıbbi koşullar — ağrı, reflü, tiroit hiperfonksiyonu, menopoz.
- İlaçlar — beta-bloker, steroid, antidepresan (SSRI/SNRI aktivasyonu), bazı ADHD ilaçları.
- Uyaranlar — aşırı kafein, alkol, nikotin, kokain.
- Uyku apnesi — gizli apne insomnia gibi görünebilir (sık uyanma).
Birinci basamak: CBT-I
Amerikan Uyku Tıbbı Akademisi (AASM) ve İngiltere NICE kılavuzu kronik insomniada birinci tercihi bilişsel davranışçı terapi — CBT-I olarak belirler. İlaç değildir. 4–8 seansta uyku düşünceleri, uyku kısıtlaması, uyaran kontrolü, gevşeme teknikleri ve uyku hijyeni birleştirilir. Cochrane derlemeleri (CBT-I chronic insomnia) uzun vadeli etkinliğini — ilaçtan farklı olarak kesilince nüks etmemesini — gösterir.
Kronik İnsomniada En Etkili Tedavi: CBT-I — Cleveland Clinic
4:08–5:14 arası: Kronik insomniada birinci tercih CBT-I'dır, ilaç değil — uzun vadede daha etkili.
Cleveland Clinic nörolog ve uyku uzmanı Prof. Dr. Nancy Foldvary-Schaefer, uykusuzlukta en etkili tedavinin bilişsel davranışçı terapi (CBT-I) olduğunu açıklıyor. Eğitimli psikologlar tarafından yürütülen bu yaklaşım, davranışsal ve bilişsel egzersizler içerir. İlaç almaktan daha uzun vadeli ve etkilidir; geceleri tek hap kadar pratik değildir ama sonuç çok daha kalıcıdır.
Konuşan: Prof. Dr. Nancy Foldvary-Schaefer (Nörolog ve Uyku Uzmanı · Cleveland Clinic)
Kaynak: Cleveland Clinic resmi YouTube kanalı2. Bilal YIKILMAZ tarafından izlenmiş ve özetlenmiştir — son inceleme: 2026-05-17.
Pratik bileşenler:
- Uyku kısıtlaması. İlk hafta yatakta kalma süresini gerçek uyku süresine indir (örn. 5 saat). Yatakta uyanık kalma azalır, uyku etkinliği artar. Haftada 15 dakika eklenir.
- Uyaran kontrolü. Yatak sadece uykuya. 20 dakikada uyuyamazsan kalk. Yatak odasını uyanık geçirmekle ilişkilendirmeyi kır.
- Bilişsel yeniden yapılandırma. "Bu gece uyuyamazsam yarın mahvolacağım" gibi felaket düşüncelerini gerçekçi değerlendirmeyle değiştir.
- Gevşeme. Progresif kas gevşetme, diyafragma nefesi, mindfulness — uyku başlangıcını kısaltır.
Dijital CBT-I (uygulama tabanlı) ortalama erişkinde yüz yüze terapi kadar etkili bulunmuştur. Ama yaşlı, eşlik eden psikiyatrik tanılı ya da tedaviye dirençli hastada yüz yüze terapi tercih edilir. CBT-I beş bileşeninin detayları, uyku restriksiyonu adımları ve ilaç sınıflarının yan etkileri için kardeş rehber: İnsomnia Tedavi Yaklaşımı. BDT-U'nun seans-seans protokolü, dijital versiyonları ve Türkiye'deki erişim yolları için: BDT-U Nedir.
İlaç tedavisi — ikinci basamak
NICE ve AASM kronik insomniada ilacı kısa süreli, geçiş tedavisi olarak konumlandırır. Kanıta dayalı seçenekler:
| İlaç sınıfı | Örnek | Kullanım | Not |
|---|---|---|---|
| Düşük doz doksepin | Doksepin 3–6 mg | Uyku sürdürme insomniasında | Trisiklik antihistaminik; tolere edilebilir; bağımlılık yapmaz. |
| Oreksin reseptör antagonisti | Suvorexant, lemborexant | Kronik insomnia | Yeni sınıf; bağımlılık riski düşük; gündüz sersemlik olabilir. |
| Melatonin (uzatılmış salım) | Melatonin 2 mg ER | 55+ yaş insomniası, jet lag | Düzenleyici etki; hipnotik değil; NICE 55+ için onayladı. |
| Z-ilaçları (benzodiazepin dışı) | Zolpidem, zopiklon | Kısa süreli kriz (≤ 4 hafta) | Hızlı etki; tolerans + bağımlılık riski; yaşlıda düşme artar. |
| Benzodiazepin | Temazepam, lorazepam | Acil kriz; uzun süreli önerilmez | Bağımlılık, bilişsel yan etki; yaşlıda kontrendikedir. |
Zolpidem, zopiklon ve benzodiazepinler tolerans ve bağımlılık riski taşır; 2–4 haftayı geçen kullanımda etki azalır ve kesilirken rebound insomnia olur. NICE bu sınıfları sadece akut krizde ve en kısa süreyle önerir. Kronik insomniada CBT-I hem etkili hem risksizdir. İlacı kendi başınıza kesmeyin — hekim gözetiminde yavaş doz azaltma (tapering) gereklidir.
Uyku apnesi — sessiz kardiyovasküler tehdit
Obstrüktif uyku apnesi (OSA) uykuda üst hava yolunun tekrarlayan kapanmaları sonucu oluşur. Dünyada tahmini 1 milyardan fazla yetişkini etkilediği Lancet Respiratory Medicine 2019 meta-analizinde belirtilmiştir; büyük bölümü tanı almamıştır. Tanısız apne hipertansiyon, kalp krizi, inme ve Tip 2 diyabet riskini belirgin artırır. Uyku apnesi cluster'ı polisomnografi ve tedavi seçeneklerini ayrıntılandırır.
Belirtiler
- Yüksek sesle horlama + yatak arkadaşı tarafından gözlenen nefes durmaları.
- Uykudan boğulma ya da nefessizlik hissiyle uyanma.
- Gündüz uykululuk, monoton işlerde uyuklama, direksiyon başında uyukluk.
- Sabah baş ağrısı (kan CO2 yüksekliği).
- Ağız kuruluğu, sık idrara çıkma.
- Konsantrasyon güçlüğü, ruh hali değişimi.
AHI — apne-hipopne indeksi
Tanı polisomnografi (uyku laboratuvarı) ya da ev tipi sleep monitoring cihazı ile konur. Ana metrik AHI — saatte ortalama kaç apne + hipopne olayı yaşandığıdır. Basit horlama ile OSA arasındaki ayrım, STOP-BANG anketi, evde uyku testi (HSAT) ve hangi durumda polisomnografi seçileceği için: Horlama mı Apne mi?
- Klinik önemi yok
- Gözlem ve yaşam tarzı
- Kilo kaybı, alkol-sigara bırakma
- Semptom varsa CPAP değerlendir
- CPAP önerilir
- Alternatif: oral cihaz (mandibular ilerletme)
- CPAP birinci tercihtir; uzun vadeli uyum kritiktir
- Bariatrik cerrahi bazı olgularda seçenek
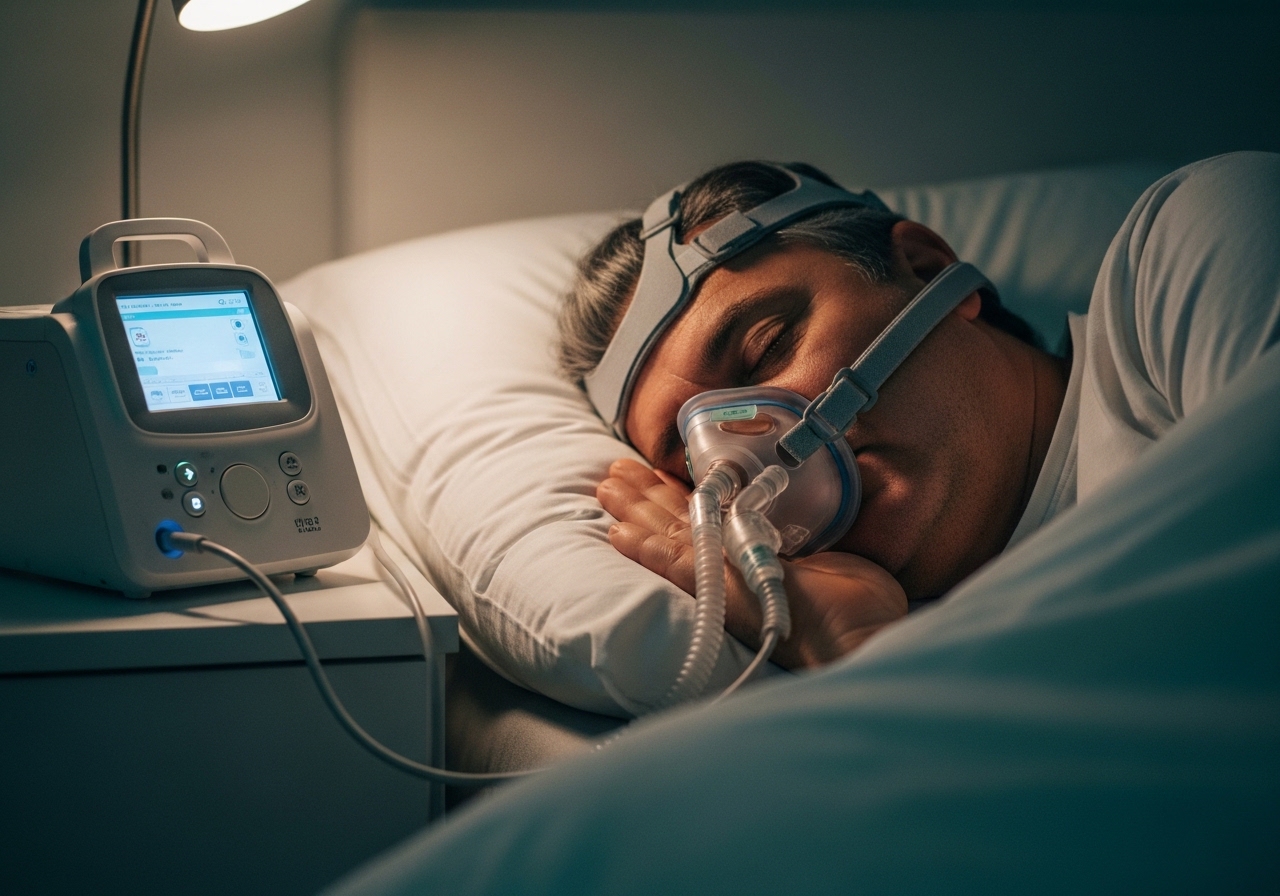
CPAP tedavisi
Orta-ağır OSA'da altın standart CPAP (Continuous Positive Airway Pressure) cihazıdır. Maske üst hava yoluna basınçlı hava verir ve uykuda kollapsı önler. 2–4 haftalık uyum dönemi olur. İlk ay maskeyi tolere etmek için yastık tipi değişiklikleri, nem ayarları ve sürekli takip gerekir. Düzenli kullanılan CPAP uyku kalitesini, gündüz uyanıklığını ve hipertansiyon kontrolünü belirgin iyileştirir.
Uyku apnesi sadece kilolu bireylerde görülmez; zayıf ama alt çene küçük yapılı, büyük bademcikli, erkek veya post-menopozal kadın bireylerde de yaygındır. Obez bireylerde kilo kaybının %10'u AHI'yi %50'ye varan oranda düşürebilir. Obezite tedavi rehberi CPAP yanında sürdürülebilir kilo yönetim seçeneklerini özetler.
Diğer uyku bozuklukları
Huzursuz bacak sendromu (RLS) — akşam / gece bacaklarda rahatsız hareket etme ihtiyacı. Demir eksikliği, gebelik ve böbrek hastalığıyla ilişkili. Demir replasmanı (demir eksikliği rehberi) ilk basamak; ileri olgularda dopamin agonisti ya da alfa-2-delta ligand.
Narkolepsi — gündüz şiddetli uyku atakları, katapleksi (duygusal tetiklenmeli kas gücü kaybı). Nadirdir ama tanı konulmazsa yaşam kalitesi ciddi düşer. Polisomnografi + MSLT (multiple sleep latency test) ile tanı konur. Modafinil, pitolisant gibi ajanlar tedavide kullanılır.
REM davranış bozukluğu — rüyaları davranışa dökme (bağırma, vurma). 50+ yaş erkekte daha sık. Parkinson hastalığı ve Lewy cisimcikli bunama için erken uyarı bulgusu olabilir; nöroloji konsültasyonu endike.
Sirkadyen ritim bozuklukları — vardiya uyku bozukluğu, jet lag, ileri/geri uyku evresi sendromu. Işık terapisi, melatonin zamanlaması ve uyku hijyeni temel yaklaşımdır. Uçak yolculuğuyla ilgili sirkadyen uyumsuzluk için jet lag yönetim cluster'ı NEJM ve Cochrane temelli pratik planı detaylandırır.
Uyku ve kronik hastalıklar — iki yönlü ilişki
Uyku ve kronik metabolik-kardiyovasküler hastalıklar çift yönlü etkileşir. Yetersiz ya da parçalı uyku şunları artırır:
- Hipertansiyon — uyku apnesi ve kronik uyku kaybı sempatik tonüsü artırır. Hipertansiyon rehberi.
- Tip 2 diyabet — insülin duyarlılığı uykusuzlukla %30'a varan azalma gösterir. Diyabet rehberi.
- Obezite — leptin (tokluk) azalır, grelin (açlık) artar. Gece acıkma artar. Kilo yönetimi rehberi (yakında).
- Depresyon ve anksiyete — iki yönlü. İnsomnia depresyon riskini 2 kat artırır; depresyon insomnia yapar.
- Bağışıklık — grip aşısı yanıtı uyku kaybıyla azalır; enfeksiyon sıklığı artar.

Gündüz şiddetli uyuklama tek başına ciddi alarm bulgusudur. Trafik kazası riski belirgin artar. Direksiyonda uyku hissi gelirse güvenli yere çekin, 20 dakika uyuyun veya şoför değiştirin. Kronik uyku apnesi ehliyet yenilemede sağlık raporu gerektirebilir — NICE NG202 bu konuda hastaya açık bilgi verilmesini önerir.
Pratik rehber: bu durumda ne yaparım?
Senaryo 1 — "İki aydır uykuya dalamıyorum." Önce 2 haftalık uyku hijyeni denemesi. Yatış-kalkış saatini sabitle, kafein 14:00'te kes, yatmadan 1 saat önce ekranı kapat. Eğer iyileşme yetersizse, CBT-I (yüz yüze ya da dijital uygulama) başlatın. Akut kriz durumu varsa hekimle kısa süreli ilaç tartışılabilir.
Senaryo 2 — "Eşim horluyor ve geceleri nefessiz kaldığımı söylüyor." Bu OSA için klasik tanıdır. Aile hekiminden polisomnografi (uyku testi) sevki isteyin. Test evde basit cihazlarla da yapılabilir. AHI'ye göre CPAP veya başka tedavi kararı verilir. Erken tanı kardiyovasküler riski büyük ölçüde azaltır.
Senaryo 3 — "Akşam bacaklarımda huzursuzluk var, hareket etme ihtiyacı duyuyorum." Huzursuz bacak sendromu olabilir. Serum ferritin kontrolü — değer 75 ng/mL altıysa demir replasmanı ilk basamak. Kafein ve alkol bırakma, akşam yürüyüşü yardımcı olur. Şikâyet sürerse nöroloji konsültasyonu.
Uyku, üzerine yattığımız ama çoğu zaman önemini değerlendirmediğimiz bir sağlık pillar'ıdır. Yetersiz uyku kısa vadede performansı, uzun vadede sağlığı aşındırır. İyi haber şu: insomnia ve uyku apnesi — iki büyük sorun — her ikisi de kanıta dayalı tedavisi olan, yönetilebilir durumlardır. CBT-I ve CPAP, üzerinde onlarca yıl araştırma olan iki çözüm olarak birinci basamaktadır. Yılda bir gözden geçirilen uyku düzeni, düzenli kan basıncı ölçümü ve HbA1c kontrolüyle birlikte bir erişkin sağlık rutininin omurgasıdır.
Sık sorulan sorular
Yetişkin günde kaç saat uyumalı?
CDC ve AASM 18–60 yaş erişkinler için günde 7 saatten fazla uyku önerir. 65 yaş üstünde hedef 7–8 saattir. 6 saatin altı kronik olarak ise kardiyovasküler risk, Tip 2 diyabet riski, obezite ve depresyon riski belirgin artar. 9 saatin üzerinde kronik uyku da bazı çalışmalarda artmış mortalite ile ilişkilendirilmiştir. Bireysel varyasyon vardır; kişiye göre optimum 6–9 saat aralığında düşebilir ama ortalama 7–8 saat genel hedeftir.
Uyku hijyeni gerçekten insomniayı çözer mi?
Hafif ve yeni başlayan insomniada tek başına uyku hijyeni (düzenli saat, kafein sınırı, ekran sınırı, yatak odası ortamı) etkili olabilir. Ama kronik insomniada — 3 aydan uzun süren — tek başına yeterli değildir. NICE ve AASM kılavuzu kronik insomniada birinci tercihi CBT-I (bilişsel davranışçı terapi) olarak belirler; uyku hijyeni bunun bir bileşenidir, tek başına müdahale değil.
Melatonin her gece alınabilir mi?
Melatonin bir “doğal yatıştırıcı” değildir — bir sirkadyen ritim ayarlayıcısıdır. Jet lag, vardiya uyku bozukluğu ve 55 yaş üstü insomniada kısa süreli (1–3 ay) kullanımı kanıtlıdır (NICE onayı 2 mg uzatılmış salım). Rutin uyku ilacı olarak kullanılması önerilmez. Düşük dozda (0,5–3 mg) yatmadan 1–2 saat önce alınır. Reçetesiz satılan yüksek doz (10 mg+) gündüz sersemlik, baş ağrısı ve ertesi günü uyuşuk hissettirme yapabilir.
CPAP gerçekten işe yarıyor mu? Tolere edebilir miyim?
Evet — orta-ağır uyku apnesinde CPAP altın standarttır ve düzenli kullanan hastalarda gündüz uyuklama, kan basıncı, inme ve kalp krizi riski belirgin düşer. İlk 2–4 hafta adaptasyon süreci olur; maske seçimi, basınç ayarı, nem modülü kişiselleştirilir. Modern CPAP cihazları küçük ve sessizdir. %50–70 hasta uzun vadede düzenli kullanımı sürdürür; zorluk yaşayan hastalarda oral (mandibular ilerletme) cihazı alternatiftir.
Horluyorum — uyku apnem olabilir mi?
Horlama tek başına uyku apnesi tanısı koydurmaz; insanların %40-50'si horlar ama çoğunda apne yoktur. Ancak horlama + yatak arkadaşı tarafından gözlenen nefes durmaları + gündüz uyuklama + sabah baş ağrısı üçlüsü uyku apnesi için güçlü bir işaret seti oluşturur. STOP-BANG anketi ev taraması için pratiktir. Şüphe varsa polisomnografi (uyku testi) sevk edilirsiniz — ev tipi cihazlarla da yapılabilir.
Gün içinde şekerleme (nap) iyi mi kötü mü?
10–20 dakikalık kısa şekerlemeler (öğleden önce veya öğle sonrası erken) uyanıklığı artırır ve gece uykusunu bozmaz. 30+ dakikalık şekerlemeler derin uykuya girer; uyandırma inersi yaratır (sersem hissi) ve gece uykuya dalmayı zorlaştırır. İnsomniası olan biri gün içi uzun şekerlemeyi bırakmalıdır — gecenin uyku basıncını düşürür. Sağlıklı uykulu bir erişkinde kısa öğlen uykusu kardiyometabolik faydalı olabilir.
Gece alkol almak uyuturuyor, değil mi?
Alkol uykuya dalmayı hızlandırır ama REM uykusunu baskılar. İlk yarı gece derin uyku gibi görünür; ikinci yarı gece uyanmalar artar, kalp hızı yükselir, horlama ve apne şiddetlenir. Sabah dinlenmiş hissetmezsiniz. AASM ve CDC alkolü uyku yardımcısı olarak kullanmamayı önerir. Düzenli akşam alkolü kronik insomnia riski yaratır ve uyku apnesini kötüleştirir.
İlgili okumalar
- İnsomnia Tedavi Yaklaşımı — CBT-I 5 bileşeni, uyku restriksiyonu protokolü ve ilaç sınıflarının yaşlıda dikkat kuralları — pillar'ın insomnia cluster'ı.
- BDT-U Nedir? CBT-I Protokolü — BDT-U'nun beş bileşeni, tipik seans akışı ve dijital versiyonları — insomnia tedavisinin derinlemesine rehberi.
- Uyku Hijyeni: Yetişkinde 7 Saat Uyumanın 10 Kuralı — Pillar'ın uyku hijyeni odaklı cluster'ı — günlük uygulama detayları.
- Uyku Apnesi: Belirtiler, Tanı ve Kanıta Dayalı Tedavi — Pillar'ın OSA odaklı cluster'ı — polisomnografi ve CPAP uyum stratejileri.
- Horlama mı Apne mi? STOP-BANG ve Tanı Yolu — Basit horlama vs OSA ayırımı, STOP-BANG anketi, AHI eşikleri, evde uyku testi vs polisomnografi — kardeş cluster.
- Yetişkinde Hipertansiyon Rehberi — Uyku apnesinin en güçlü komorbiditesi — birlikte yönetim kritik.
- Tip 2 Diyabet ve Prediyabet Rehberi — Uyku kaybı insülin duyarlılığını %30'a kadar azaltır.
- Obezite Tedavi Yaklaşımı — Kilo kaybının uyku apnesi şiddetine etkisi — %10 kilo → %50 AHI azalma.
- Demir Eksikliği Anemisi: Belirtiler, Ferritin ve Tedavi — Huzursuz bacak sendromunda demir replasmanı ilk basamak.
- Anksiyete Bozukluğu Belirtileri — İnsomnia'nın en sık komorbiditesi — ortak tedavi yolları.
- Depresyon Belirtileri — Erken uyanma insomniası depresyonun klasik belirtilerindendir.
Kaynaklar ve referanslar
- Centers for Disease Control and Prevention, About Sleep (2024)3
18–60 yaş erişkinler günde 7 saatten fazla, 65+ yaş 7–8 saat uyku hedefler; yetersiz uyku Tip 2 diyabet, hipertansiyon, kalp hastalığı ve inme riskini artırır. - NICE, Obstructive sleep apnoea/hypopnoea syndrome and obesity hypoventilation syndrome — NG202 (2021)4
16 yaş üzeri OSA tanı ve yönetiminin klinik rehberi; CPAP endikasyonları, oral cihaz alternatifleri ve cerrahi yaklaşımlar. - Cochrane Database of Systematic Reviews, Cognitive behavioural therapy for older adults with sleep problems — CD0031615
60+ yaş yetişkinlerde CBT-I uyku kalitesini ve süresini belirgin iyileştirir; ilaçsız birinci basamak tedavi olarak kanıtlanmıştır. - The Lancet Respiratory Medicine, Estimation of the global prevalence and burden of obstructive sleep apnoea: a literature-based analysis (2019)6
Dünyada tahmini 936 milyon yetişkinde hafif-ağır uyku apnesi; büyük bölümü tanı almamıştır. - National Heart, Lung, and Blood Institute, Sleep Overview7
Sirkadyen ritim, uyku evreleri ve yetersiz uyku ile kardiyovasküler-metabolik hastalık ilişkisinin klinik referansı. - Mayo Clinic, Insomnia — Symptoms and Causes (2024)8
İnsomnia tanı kriterleri (haftada ≥3 gece, en az 3 ay), risk faktörleri ve komplikasyonların klinik referansı. - American Academy of Sleep Medicine, Behavioral and Psychological Treatments for Chronic Insomnia Disorder in Adults — Clinical Practice Guideline (2021)9
Erişkin kronik insomniada birinci basamak tedavi CBT-I'dir; farmakoterapi kısa süreli geçiş seçeneği olarak değerlendirilir.
En sık sorulan soruların yanıtları
CDC ve AASM 18–60 yaş erişkinler için günde 7 saatten fazla uyku önerir. 65 yaş üstünde hedef 7–8 saattir. 6 saatin altı kronik olarak ise kardiyovasküler risk, Tip 2 diyabet riski, obezite ve depresyon riski belirgin artar. 9 saatin üzerinde kronik uyku da bazı çalışmalarda artmış mortalite ile ilişkilendirilmiştir. Bireysel varyasyon vardır; kişiye göre optimum 6–9 saat aralığında düşebilir ama ortalama 7–8 saat genel hedeftir.
İlgili Makaleler
Bu konu hakkında diğer makaleleri keşfedin

Kadın Sağlığı Rehberi: Hormonal Döngü, Menopoz, Kemik Sağlığı ve Kardiyovasküler Risk
Kadın sağlığı tek bir organ değil, yaşam dönemleri arasında değişen hormonal bir mimaridir. Bu rehberde hormonal döngü, PKOS, menopoz, HRT, osteoporoz, Hashimoto ve kadında kardiyovasküler risk — WHO, NICE NG23 ve Lancet Women CVD Commission kaynaklı.

Yetişkinde Mental Sağlık Rehberi: Depresyon, Anksiyete, CBT ve Kanıta Dayalı Tedavi
Dünyada 332 milyon yetişkin depresyonla, 359 milyon yetişkin anksiyete bozukluğuyla yaşıyor. Bu rehberde tarama (PHQ-9, GAD-7), bilişsel davranışçı terapi (CBT), SSRI ilaçları ve ne zaman acile başvurmak — WHO, NICE NG222 ve Cochrane kaynaklı.

Kolesterol ve Kardiyovasküler Risk Rehberi: Lipid Profili, Yaşam Tarzı ve Statin Tedavisi
Kardiyovasküler hastalıklar küresel ölümlerin üçte birinden sorumludur. Yüksek LDL kolesterol bu tablonun değiştirilebilir birincil nedenidir. Bu rehberde lipid profili yorumu, QRISK3 risk hesabı, DASH/Akdeniz beslenme, statin sınıfları — WHO, NICE NG238 ve Cochrane kaynaklı.
Bağımsız otoritelere dayandırılmıştır
Bu yazıyı Bilal YIKILMAZ, saglikbu.com genel yayın yönetmeni hazırladı. Kendisi hekim değildir; içerikteki tüm bilgiler, aşağıda atıf yapılan bağımsız uluslararası tıbbi kaynaklardan derlenmiştir.
Atıf yapılan kaynaklar: World Health Organization, Cochrane Library, PubMed / MEDLINE.
Son editoryal güncelleme: .