Sedef Hastalığı Belirtileri: Plak Tipleri, Tetikleyiciler ve Tedavi Basamakları
Sedef hastalığı (psoriazis) erişkinlerin yüzde ikisini etkileyen otoimmun inflamatuar bir hastalıktır. Plak ve diğer tipler, sistemik komorbiditeler, tetikleyiciler ve hafiften şiddetliye tedavi basamakları — NIAMS, NICE NG170, Mayo Clinic ve Cochrane derlemelerinden derlendi.

Sedef hastalığı, bağışıklık sisteminin sağlıklı cilt hücrelerine karşı yanlış aktive olmasıyla ortaya çıkan bir hastalıktır. T-hücre kaynaklı inflamatuar süreç keratinositlerin (cilt hücreleri) hızlanmış çoğalmasına yol açar. Normalde 28-30 günde tamamlanan cilt yenilenme döngüsü 3-4 güne iner. Sonuçta tipik plaklar oluşur: kalın, iyi sınırlı, üzeri gümüşi-beyaz pullarla kaplı kırmızı lezyonlar.
NIAMS verilerine göre psoriazis küresel olarak 125 milyondan fazla kişiyi etkiler; yetişkinde sıklık %2-3 aralığındadır. İki tipik başlangıç yaşı vardır: 20'li yaşlar (genç başlangıç, daha sık aile öyküsü) ve 50'li yaşlar (geç başlangıç). Hastalık kalıtsal yatkınlık + çevresel tetikleyici kombinasyonuyla başlar; tek bir gene bağlı değildir.
Bu rehber sedef hastalığının ana belirtilerini, beş klinik tipini, tetikleyicilerini, sistemik komorbiditelerini ve günümüz tedavi basamaklarını kapsar. Cilt sağlığının geniş çerçevesi — akne, ekzema, sedef, rozase, cilt kanseri ve saç dökülmesi — için kapsamlı hub olan Cilt ve Saç Sağlığı Rehberi'ne bakabilirsiniz.
Sedef plağı nasıl oluşur
T-hücre aracılı inflamasyon zemininde keratinosit hızlı çoğalmasının görsel ifadesi — NIAMS ve Mayo Clinic tariflerine dayalı dört adımlı süreç.

Sağlıklı cilt 28-30 günlük yenilenme döngüsünde dengeli çalışır; üst tabaka ölü hücreleri görünmez biçimde yeniler ve yüzey homojen kalır.
Kaynak: NIAMS — Psoriasis basics2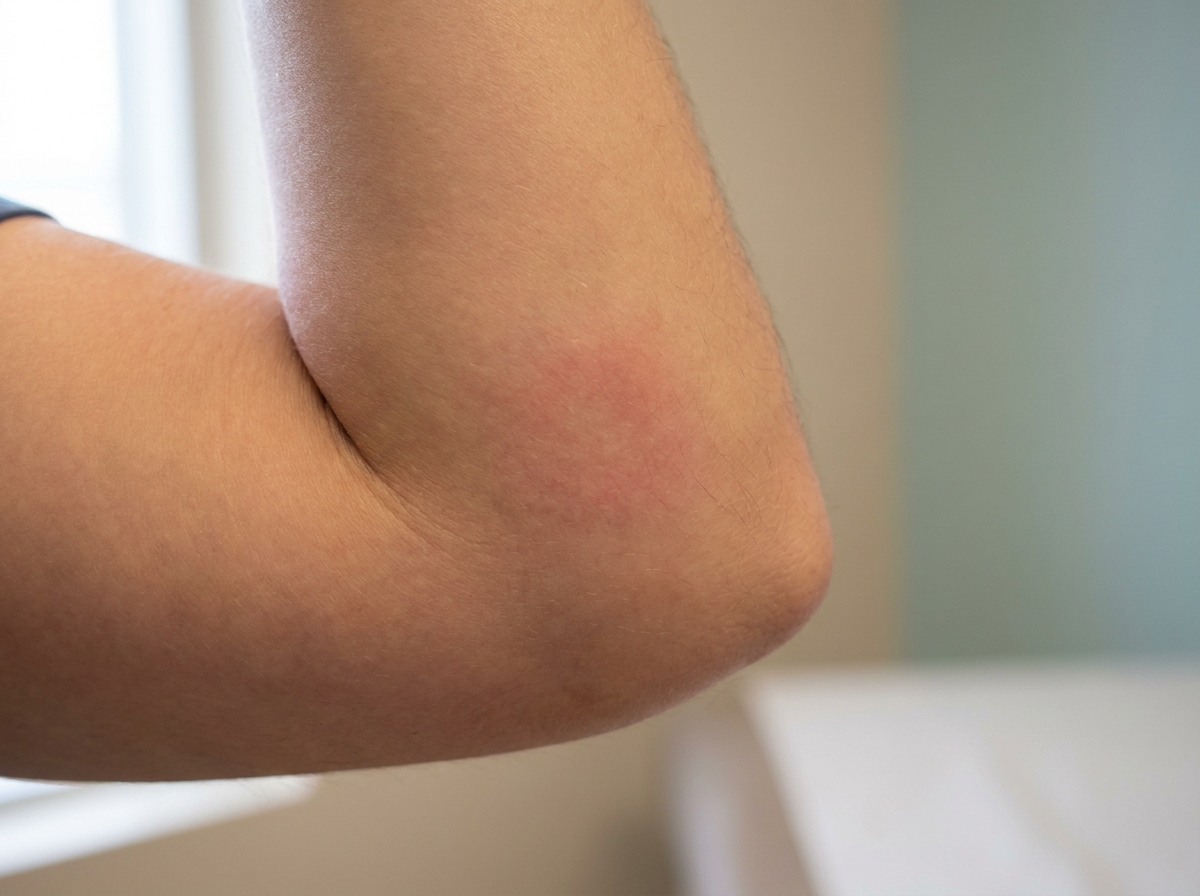
İlk değişim hafif diffüz kızarıklıktır (eritem); sınırlar henüz keskin değildir, yüzeyde pullanma yoktur. Kaşıntı bu evrede başlayabilir.
Kaynak: Mayo Clinic — Psoriasis symptoms3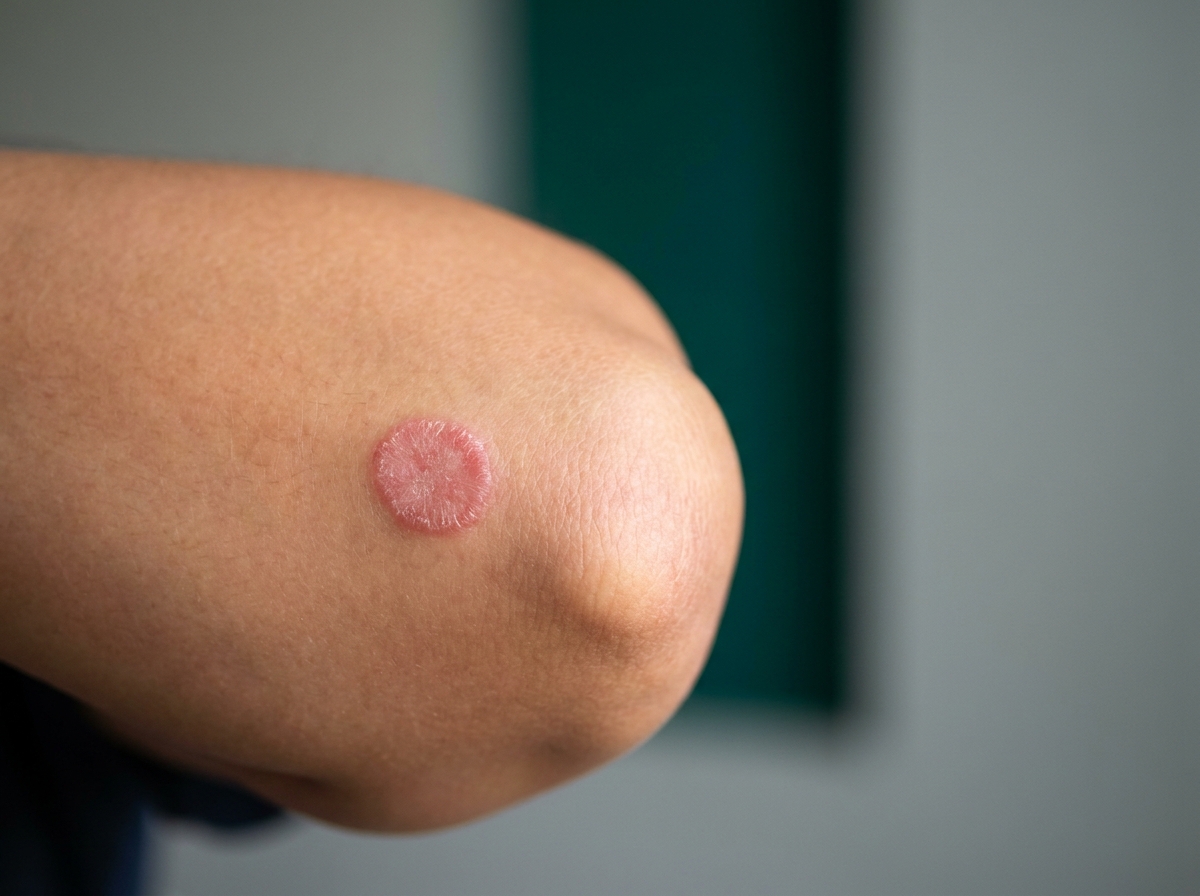
T-hücre kaynaklı inflamasyon keratinositlerin hızlı çoğalmasını başlatır; lezyonun yüzeyinde ince gümüşi-beyaz pullar belirir ve sınırlar netleşir.
Kaynak: Mayo Clinic — Psoriasis pathophysiology3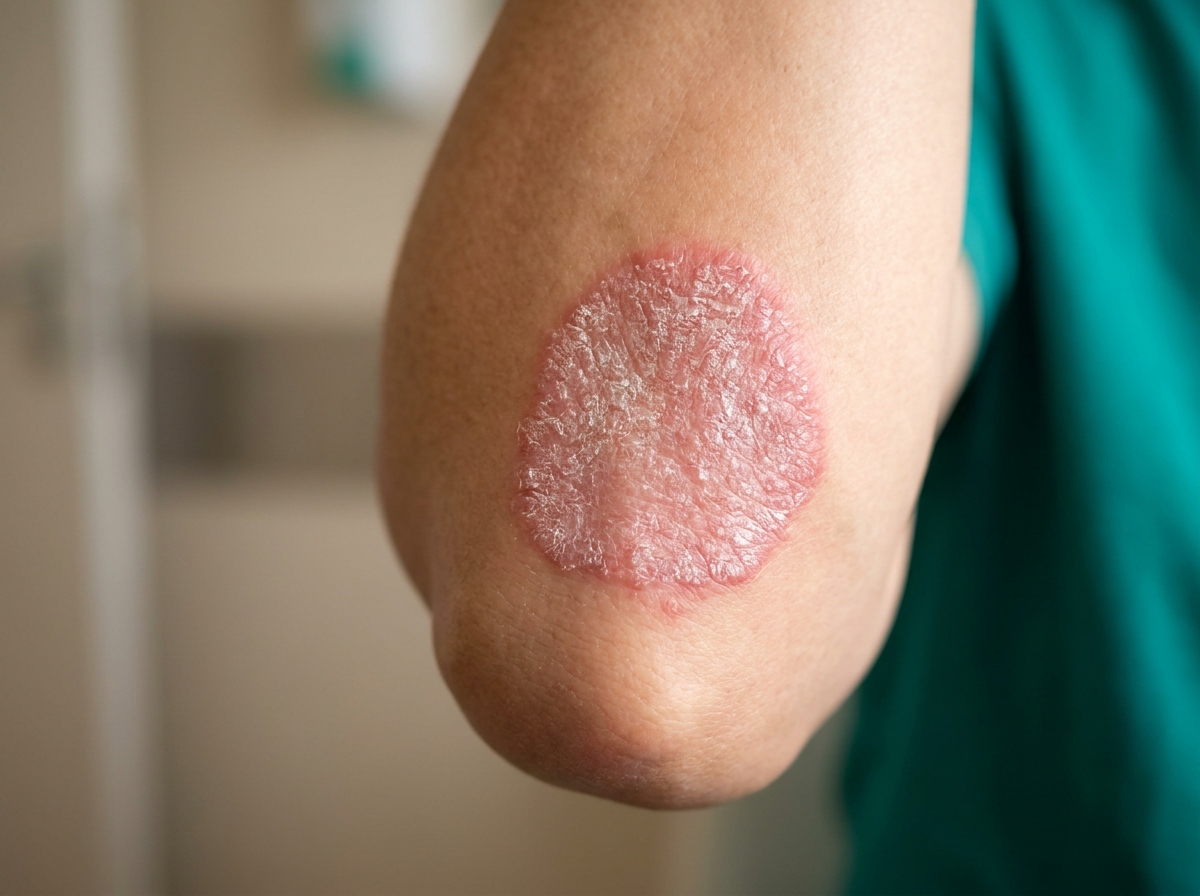
Tipik plak: iyi sınırlı, kalın, gümüşi-beyaz pullarla kaplı kırmızı lezyon. Auspitz işareti — pulu kazımak noktasal kanama yapar — sedefe özgü tanı bulgularındandır.
Kaynak: NICE NG170 — Plaque psoriasis clinical features4Sedef hastalığının erken belirtileri
Sedef hastalığının klinik tablosu kişiye göre değişir. Bazı bireylerde tek bir küçük plakla başlar, bazılarında geniş bir alanı kaplar. Erken bulguların tanınması tedavi başlangıcını öne alır ve sistemik komorbiditelerin değerlendirilmesi penceresini açar.
Bu belirtilerin birden fazlası birkaç hafta süreyle bir arada görülüyorsa aile hekimi veya dermatoloji uzmanı değerlendirmesi planlanır. Sedef tanısı genellikle klinik muayene ile konur; biyopsi atipik olgularda veya psoriaziform diğer hastalıkları (mantar, ekzema, mikoz fungoides) dışlamak için yapılır.

Sedef tipleri: beş ana klinik tablo
Sedef hastalığı kliniğe göre beş ana tipe ayrılır. Her tipin yerleşim, görünüm ve ilerleme özellikleri farklıdır. Bir hastada zaman içinde birden fazla tip birlikte görülebilir; bazı tipler tedavi gerektiren acil durumlardır.
Sedef vücudun farklı bölgelerinde nasıl görünür
Aynı hastalığın saçlı deri, tırnak, ekstansör yüzler ve kıvrım bölgelerindeki görünüm farkı — Cleveland Clinic ve NIAMS tariflerine göre.
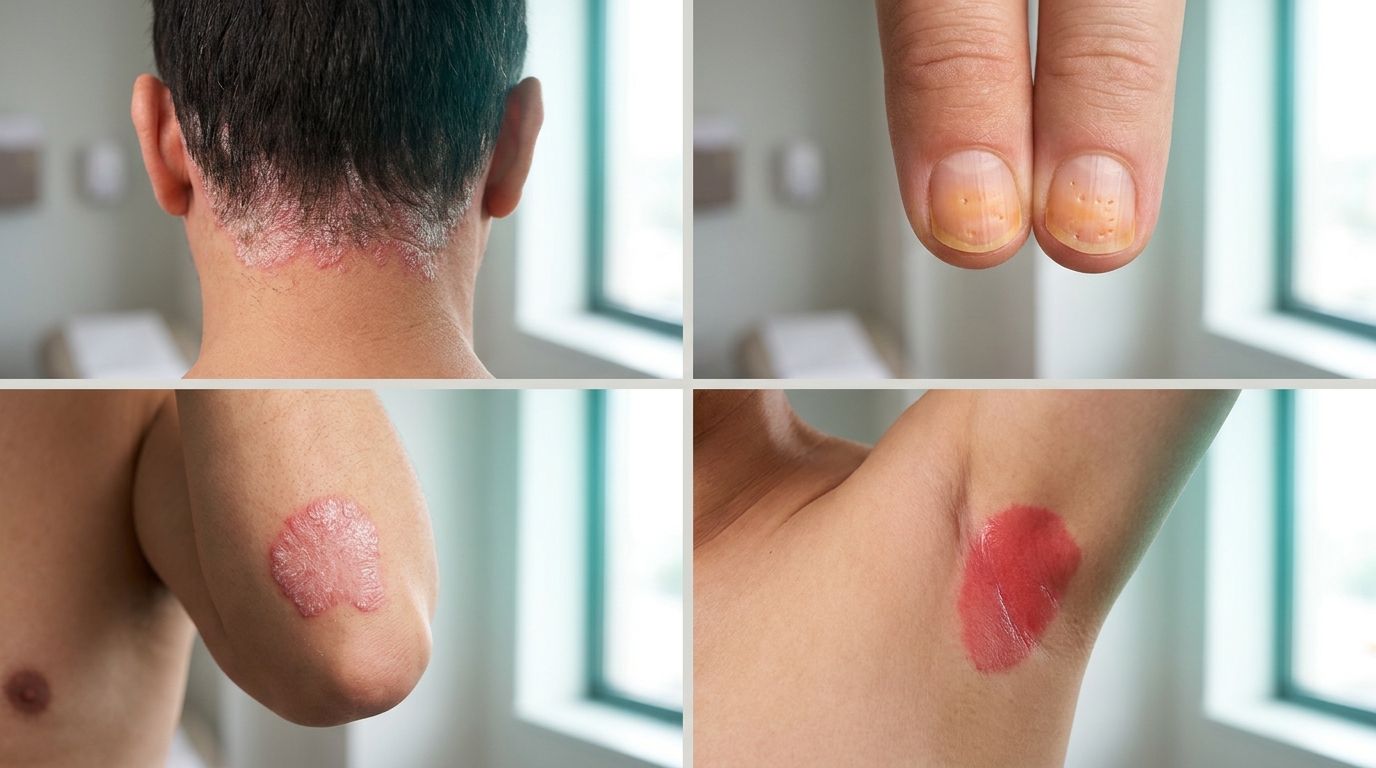
Saç çizgisi boyunca kalın gümüşi-beyaz pullarla kaplı kırmızı plaklar; saç çizgisinin gerisine taşabilir, kaşıntı sık eşlik eder.
Tırnak yatağında küçük çukurcuklar (pitting), sarımsı-turuncu renk değişikliği, kalınlaşma ve onikolizis. Sedef hastalarının yaklaşık yarısında görülür.
Dirsek ve diz dış yüzlerinde tipik kalın silvery pullu plaklar — plak (vulgaris) tipinin klasik yerleşimi, hastaların %90'ında bu bölgeler tutulur.
Koltuk altı, kasık, meme altı kıvrımlarında parlak kırmızı, pulsuz, nemli alanlar. Mantar enfeksiyonu ile karıştırılabilir; ayırt edici tanı önemlidir.
| Tip | Pay (%) | Tipik yerleşim | Ayırt edici özellik |
|---|---|---|---|
| Plak (vulgaris) | ~%90 | Dirsek, diz, sakrum, saçlı deri | Kalın gümüşi pullarla kaplı kırmızı plaklar |
| Guttat | ~%5–8 | Gövde, kollar, bacaklar | Su damlası benzeri küçük lezyonlar; sıklıkla streptokok enfeksiyonunu izler |
| Ters (inverse) | ~%3–7 | Koltuk altı, kasık, meme altı | Parlak kırmızı, pulsuz, nemli alanlar |
| Püstüler | < %3 | Avuç içi, ayak tabanı veya yaygın bölge | Steril irinli kabarcıklar; yaygın formu (von Zumbusch) acil durumdur |
| Eritrodermik | < %3 | Vücut yüzeyinin > %75'i | Yaygın kızarıklık + soyulma; ısı kontrolü ve sıvı kaybı acildir |
Sedef şiddet basamakları
NICE NG170 ve Mayo Clinic tariflerine göre dört basamak — hafiften eritrodermik tabloya görsel referans.
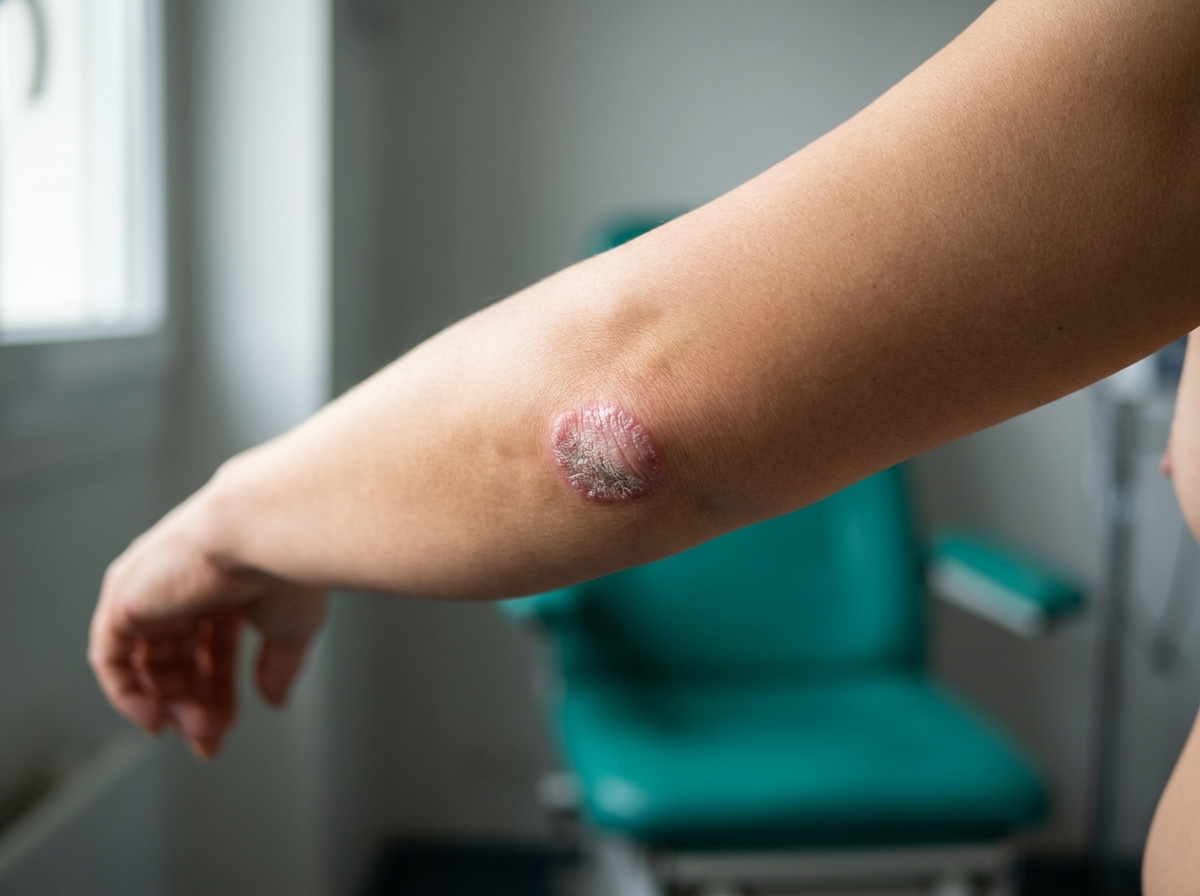
Hafif sedef: BSA %3'ten az; tipik olarak dirsek, diz veya saçlı deride sınırlı tek-iki plak. Topikal kortikosteroid + D vitamini analoğu kombinasyonu çoğu olguda yeterlidir.
Kaynak: NICE NG170 — Mild severity4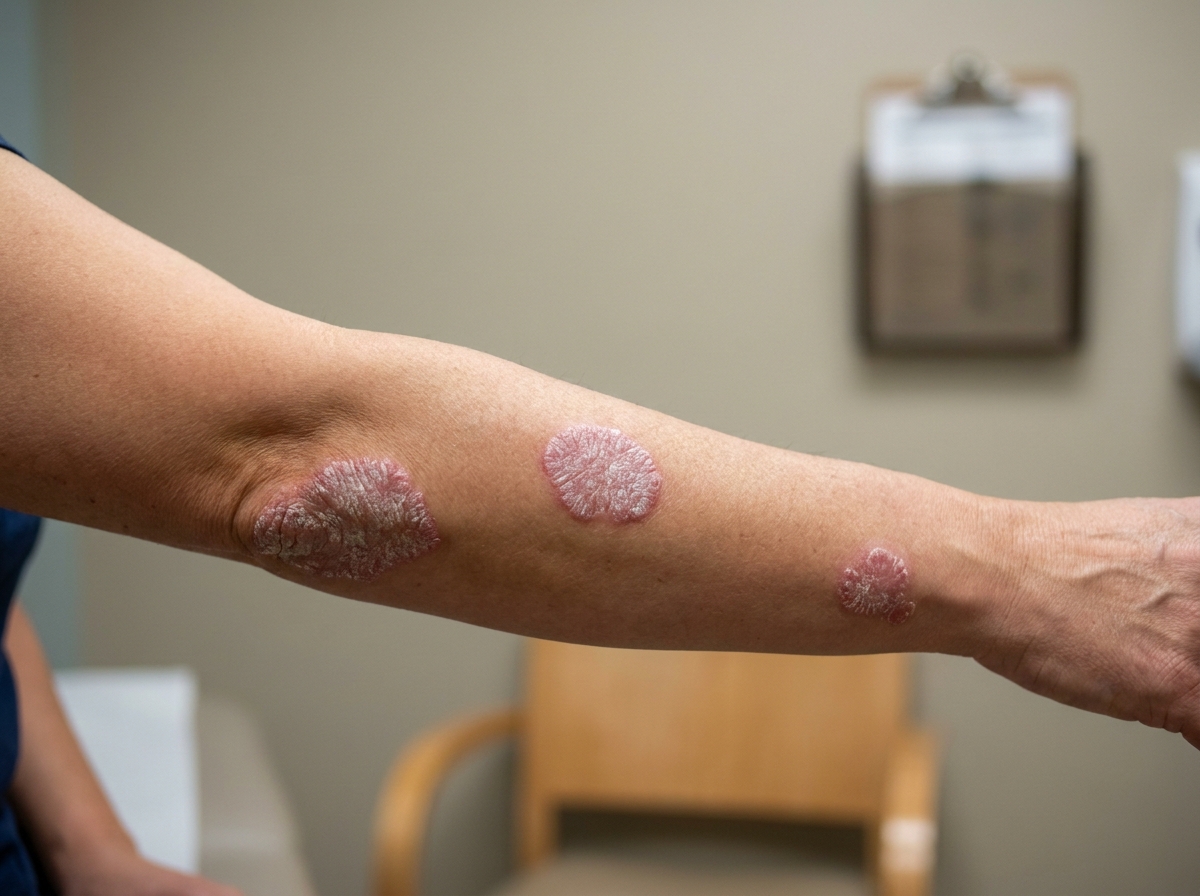
Orta şiddet: BSA %3–10; ekstansör yüzeylerde multipl plaklar. Topikal tedavi yetersiz kalırsa dar bant UVB fototerapi ya da sistemik tedavi gündeme gelir.
Kaynak: Mayo Clinic — Psoriasis severity assessment3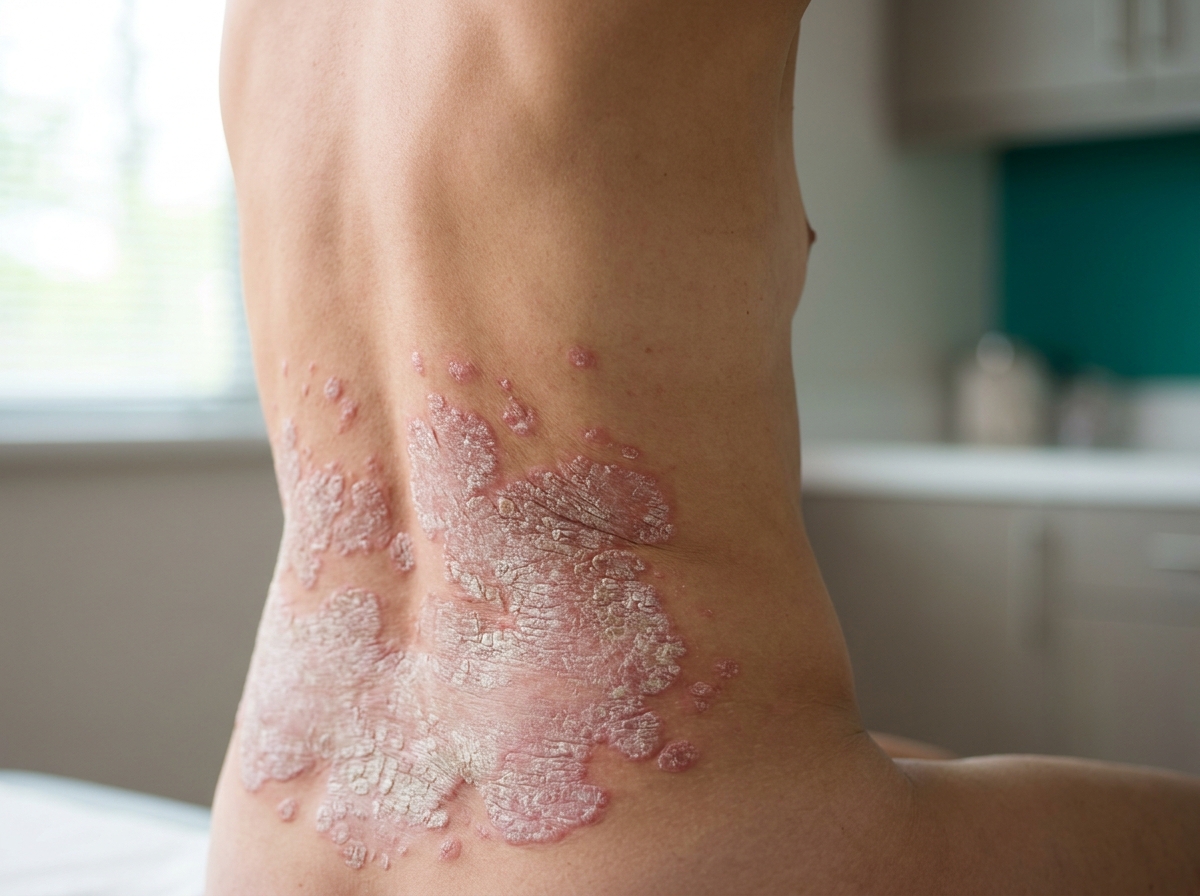
Şiddetli sedef: BSA %10'un üstünde; geniş alanlarda birleşen plaklar, yaşam kalitesi belirgin etkilenir. Sistemik veya biyolojik tedavi standart yaklaşımdır.
Kaynak: NICE NG170 — Moderate-to-severe psoriasis4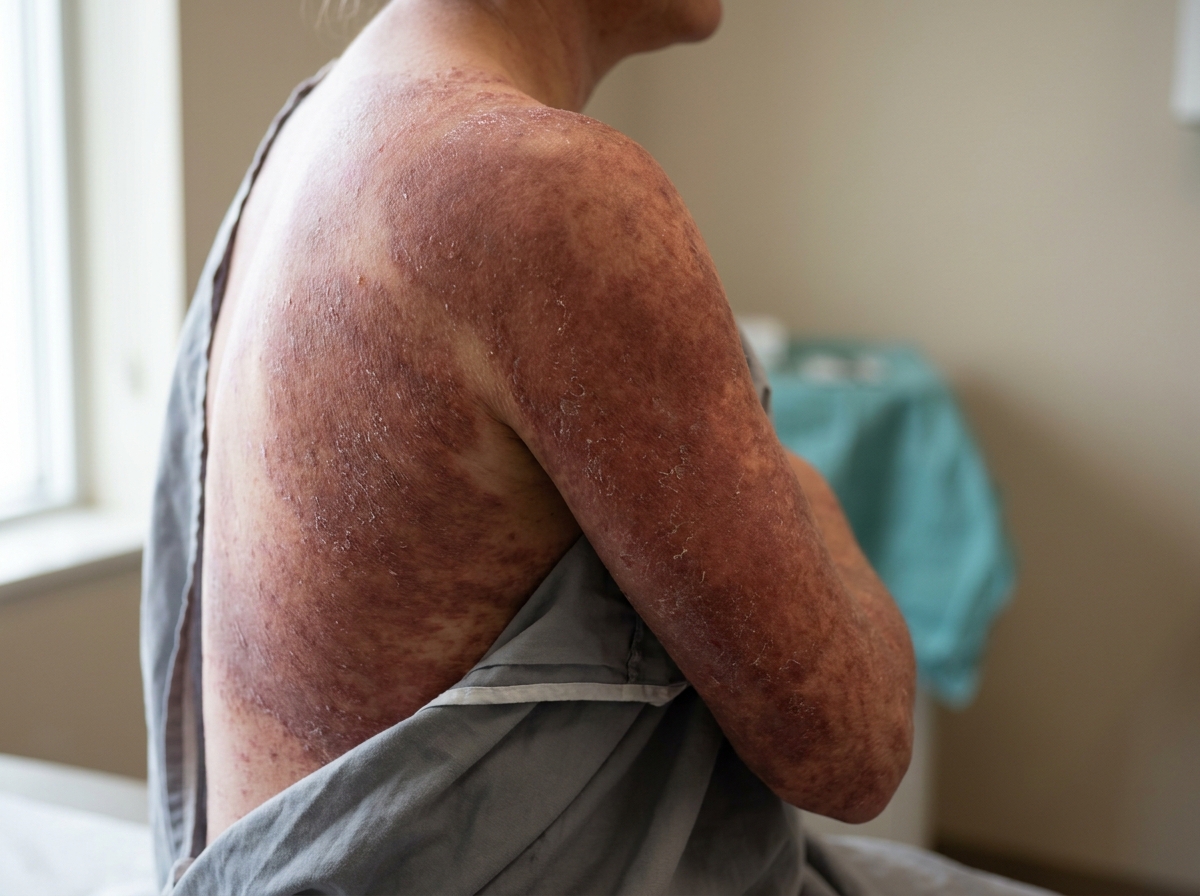
Eritrodermik sedef: BSA %75'in üzerinde; yaygın kızarıklık, geniş alanlı soyulma; ısı düzenleme ve sıvı dengesi bozulur. Acil dermatoloji ya da hastane yatışı gerekir.
Kaynak: Mayo Clinic — Erythrodermic psoriasis3Sistemik bağ: psoriazis sadece cilt hastalığı değildir
Son yirmi yılda biriken kanıtlar sedefi sistemik inflamatuar bir hastalık olarak tanımladı. The Lancet 2021 sedef seminer derlemesi (Griffiths ve ark.) hastaların büyük kısmında dermatoloji dışı komorbiditelerin görüldüğünü bildirir. Bu komorbiditeler tedavi planını ve yaşam beklentisini doğrudan etkiler.
Bu komorbiditelerin sistemik tedavi sırasında düzenli taranması güncel uygulamadır. Yıllık kan basıncı, açlık glukozu, lipid profili ve kilo takibi standart kapsamdır. Karaciğer fonksiyonları metotreksat veya biyolojik tedavi alanlarda daha sık izlenir.
Tetikleyiciler: alevlendiren faktörler
Sedef genetik yatkınlık zemininde çevresel tetikleyiciler ile alevlenir. Tetikleyicilerin tanınması tedavi planının ayrılmaz bir parçasıdır.
Tetikleyici günlüğü tutmak hastaya kendi paternlerini görmek ve hekimine bildirmek için yararlıdır. Streptokok faranjiti sonrası guttat alevlenmesi olan bireylerde tonsillektomi tartışılan bir seçenek olarak gündeme gelebilir; karar bireyseldir ve dermatoloji-kulak burun boğaz birlikteliğiyle verilir.
Tedavi basamakları: hafiften şiddetliye
Sedef tedavisi hastalığın şiddetine, vücut yüzey alanına (BSA), eklem tutulumuna ve hasta tercihlerine göre planlanır. NICE NG170 ve Mayo Clinic çerçevelerinde tedavi dört basamağa ayrılır: topikal, fototerapi, geleneksel sistemik ve biyolojik / yeni nesil oral tedaviler.
- Topikal kortikosteroid (orta-yüksek potens) + D vitamini analoğu (kalsipotriol)
- Yüz ve kıvrım bölgesinde topikal kalsinörin inhibitörü (takrolimus, pimekrolimus)
- Saçlı deri için katran şampuanı, salisilik asit losyonu
- Nemlendirme rutini ve tetikleyici takibi
- Dar bant UVB fototerapi (hafta 2-3 seans, 8-12 hafta)
- PUVA fototerapi (psoralen + UVA) seçilmiş olgularda
- Topikal tedavi sürdürülür; kombinasyon etkiyi artırır
- Yaşam tarzı ve komorbidite taraması güncellenir
- Geleneksel sistemik: oral metotreksat, asitretin, siklosporin
- Apremilast (PDE-4 inhibitörü) — orta-şiddetli olguda oral seçenek
- Komorbidite ve gebelik planı tedavi seçimini şekillendirir
- Karaciğer ve böbrek fonksiyonları düzenli izlenir
- Biyolojik tedaviler: TNF-α (etanercept, adalimumab), IL-17 (sekukinumab, ixekizumab), IL-23 (guselkumab, risankizumab) inhibitörleri
- Yeni nesil oral: deuruksolitinib (JAK inhibitörü) topikal formda da onaylı
- Yanıt 12-16 haftada değerlendirilir; tedavi değişimi planlanır
- Aşı şeması ve enfeksiyon taraması başlangıçta tamamlanır
Orta ve şiddetli sedefte sistemik ilaç yaklaşımı — Cleveland Clinic uzman özeti
2:36–3:16 arası: Sedef tedavisi hastalığın şiddetine ve bireye göre kişiselleştirilir; ilk basamak topikal ilaçlar, daha ağır vakalarda fototerapi ve sistemik tedaviler kullanılır.
Sedef hastalığının orta veya şiddetli formlarında sistemik ilaçlar tercih edilir. Bu ilaçlar hap veya biyolojik enjeksiyon şeklinde olabilir. Geniş yüzey alanını etkileyen sedef topikal tedavilerle zor yönetilir. Orta ve şiddetli sedef, sistemik bir iltihabi hastalıktır.
Kaynak: Cleveland Clinic resmi YouTube kanalı7. Bilal YIKILMAZ tarafından izlenmiş ve özetlenmiştir — son inceleme: 2026-05-11.
Cochrane sistematik derlemesi (2021, 2024 güncellemesi) biyolojik tedavilerin orta-şiddetli sedefte plasebodan üstün olduğunu doğrular. PASI 90 yanıt (lezyonların %90'ında temizlenme) IL-17 ve IL-23 inhibitörleri ile %60-80 oranında elde edilir. Tedavi seçimi etkililik, güvenlik profili, eşlik eden hastalık (psoriatik artrit, inflamatuar bağırsak hastalığı), gebelik planı ve hasta tercihine göre kişiselleştirilir.

Yaşam tarzı ve eşlik eden öneriler
Tedavi yalnızca ilaç değildir. Yaşam tarzı seçimleri hastalık seyrini ve komorbidite riskini doğrudan etkiler. Aşağıdaki çerçeve güncel uluslararası rehberlerin ortak önerisidir.
- Sigara bırakma: sedef için en güçlü tek değiştirilebilir risk faktörüdür; bırakma plak şiddetini ve kardiyovasküler riski azaltır.
- Akdeniz tipi beslenme: zeytinyağı, balık, sebze, baklagil temelli diyet inflamasyonu hafifletir; Akdeniz diyeti rehberi uygulama çerçevesini sunar.
- Kilo kontrolü: obez bireylerde kilo kaybı topikal ve sistemik tedavinin yanıtını artırır.
- Stres yönetimi: bilişsel davranışçı terapi, gevşeme egzersizi ve düzenli uyku alevlenme sıklığını azaltır.
- Cilt bakımı: günlük yumuşak temizlik + parfümsüz nemlendirici kuruluğu önler; sıcak duş süresi sınırlanır.
- Güneş ve UV: ölçülü güneş ışığı bazı hastalarda fayda sağlar; aşırı maruziyet ve güneş yanığı Köbner ile alevlenmeyi tetikler — SPF 30+ önerilir.
- Aşılama: biyolojik tedavi başlamadan önce hepatit B, tüberküloz ve canlı aşılar (kızamık, su çiçeği, zona) hekimle birlikte planlanır.
Pratik rehber: bu durumda ne yaparım?
Üç sık karşılaşılan senaryoyu somut adımlara dökelim.
"Dirseğim ve dizimde aylardır geçmeyen pullu kırmızı plaklar var. Sedef olabilir mi?"
Tablo dermatoloji değerlendirmesine yönlendirilir. Aile hekimi ilk değerlendirmeyi yapar; klinik görünüm tipikse tanıyı doğrudan koyabilir. Atipik olguda biyopsi alınır. Hafif tabloda topikal kortikosteroid + D vitamini analoğu birinci tercihtir; yüz ve kıvrım bölgesinde takrolimus tercih edilir. Saçlı deri için katran şampuanı eklenir. Tetikleyici günlüğü (stres, hava, ilaç) takip için önemlidir. Plaklar 8-12 hafta içinde kontrol altına alınmazsa veya geniş alana yayılırsa dermatoloji konsültasyonu planlanır.
"Boğaz enfeksiyonundan iki hafta sonra gövdeme su damlası benzeri kırmızı lezyonlar çıktı."
Bu tablo guttat (damla şeklinde) sedefin klasik prezentasyonudur. Streptokok faranjiti tetikleyicisidir. Boğaz kültürü ile streptokok varsa antibiyotik tedavisi başlanır. Cilt için topikal kortikosteroid + dar bant UVB fototerapi etkilidir. Guttat sedef genellikle haftalar-aylar içinde geriler; bir kısmında plak tipine ilerler. Tonsillektomi tekrarlayan guttat alevlenmesinde gündeme gelebilir; karar bireyseldir.
"Sedef hastasıyım, parmaklarım sabahları sert ve şiş; sedefle ilgili mi?"
Bu tablo psoriatik artrit (PsA) için kırmızı bayraktır. Hastaların yaklaşık %30'unda PsA gelişir; sabah sertliği, parmak şişmesi (daktilit), topuk ağrısı (entezit) erken bulgulardır. Erken tanı eklem hasarını ve disabiliteyi önler. Romatoloji konsültasyonu istenir; ultrason veya MR eklem tutulumunu doğrular. Tedavi metotreksat veya biyolojik (TNF-α, IL-17, IL-23 inhibitörleri) ile şekillenir. PsA aynı anda hem cilt hem eklemi yöneten ilaçlar önceliklidir.
Mit avı: sedef hakkında sık inanılan yanlışlar
"Sedef bulaşıcıdır." Yanlış. Sedef hastalığı bağışıklık sistemi kaynaklı bir inflamatuar hastalıktır; bakteri, virüs veya mantar gibi bir patojen bulunmaz. Plaklarla temas etmek bir başkasına bulaştırmaz.
"Sedef yalnızca bir cilt sorunudur." Yanlış. Son yirmi yılın kanıtları sedefi sistemik bir hastalık olarak tanımlar. Psoriatik artrit, kardiyovasküler hastalık, metabolik sendrom, tip 2 diyabet, yağlı karaciğer ve depresyon sık komorbiditelerdir. Tedavi planı yalnızca cildi değil; bütün sistemi gözetir.
"Sedef için diyet tek başına yeterlidir." Yarı-doğru. Akdeniz tipi beslenme, kilo kontrolü ve sigara bırakma hastalığın seyrini iyileştirir. Ancak orta-şiddetli olguda topikal, fototerapi ve sistemik tedaviler vazgeçilmezdir. Diyet yalnız tedavi değil, tedavinin tamamlayıcısıdır.
"Biyolojik tedaviler güvensizdir." Yanlış. Biyolojik tedaviler son yirmi yılda binlerce hastada kullanıldı; güvenlik verisi güçlüdür. Enfeksiyon riski artışı sınırlıdır; düzenli izlem ve aşılama ile yönetilir. Cochrane derlemeleri etkililiklerini doğrular. İlaç seçimi etkililik, eşlik eden hastalık ve gebelik planı bağlamında bireyseldir.
"Sedef yalnızca yaşlılarda görülür." Yanlış. Sedef her yaşta başlayabilir; iki tipik pik yaşı 20'li yaşlar (genç başlangıç) ve 50'li yaşlardır (geç başlangıç). Çocuklukta da görülebilir; aile öyküsü riski artırır.
Ne zaman hekime başvurmalı?
- Birkaç hafta süreyle geçmeyen pullu kırmızı plaklar veya tipik sedef belirtileri için aile hekimi veya dermatoloji uzmanı değerlendirmesi planlanır.
- Sedef tanısı olan birinde sabah sertliği, parmak şişmesi, topuk ağrısı veya bel ağrısı varsa romatoloji konsültasyonu için yönlendirme istenir; psoriatik artrit erken tedaviye yanıt verir.
- Yaygın püstüler psoriazis vücut yüzeyinde geniş alan steril irinli kabarcıklar ve ateş ile gelir. Eritrodermik psoriazis vücudun >%75'inde kızarıklık ve soyulma yapar. Her iki tabloda acil dermatoloji veya hastane yatışı planlanır; 112 değerlendirme eşiği düşük tutulur.
- Mevcut tedaviye 8-12 hafta içinde yanıt yoksa veya plaklar yayılıyorsa tedavi basamağı yükseltilir; biyolojik öncesi enfeksiyon ve aşı taraması tamamlanır.
- Biyolojik tedavi alıyorsanız ve yeni öksürük, ateş veya açıklanamayan kilo kaybı varsa hekime başvurun; tüberküloz reaktivasyonu ve diğer enfeksiyonlar değerlendirilir.
- Sedefle birlikte düşük ruh hali, yaşam kalitesinde belirgin kayıp veya intihar düşüncesi varsa mental sağlık desteği ihmal edilmez; profesyonel değerlendirme aranır.
Son söz
Sedef hastalığı kronik bir otoimmun inflamatuar hastalıktır; cildin ötesinde sistemik bir tablodur. NIAMS, NICE NG170, Mayo Clinic ve Cochrane çerçeveleri tedaviyi şiddete göre dört basamakta kişiselleştirir: topikal, fototerapi, geleneksel sistemik ve biyolojik / yeni nesil oral. Plak, guttat, ters, püstüler ve eritrodermik beş ana klinik tipi tanımlar; her biri farklı yerleşim ve aciliyet taşır. Psoriatik artrit, kardiyovasküler hastalık, metabolik sendrom ve depresyon sık komorbiditelerdir; tedavi planı bütüncüldür. Sigara bırakma, Akdeniz tipi beslenme, kilo kontrolü ve stres yönetimi hastalık seyrini iyileştirir. Erken tanı ve düzenli takip yaşam kalitesini ve uzun vadeli sağlığı doğrudan etkiler. Bu rehberde geçen her bilgi NIAMS, NICE, Mayo Clinic, Lancet ve Cochrane gibi uluslararası kaynaklara dayanır; tedavi kararı her zaman bir hekim ile birlikte verilir. Cilt sağlığının bütünsel çerçevesi için Cilt ve Saç Sağlığı Rehberi kapsayıcı bağlamı sunar.
Sık sorulan sorular
Sedef hastalığı bulaşıcı mı?
Hayır. Sedef bağışıklık sistemi kaynaklı bir inflamatuar hastalıktır; bulaşıcı bir patojen içermez. Plaklarla temas, eşya paylaşımı veya yakın bir arada bulunmak hastalığı bir başkasına geçirmez. Aile öyküsü riski artırır ancak bu kalıtsal yatkınlığa bağlıdır, bulaşmaya değil. NIAMS ve Mayo Clinic bu noktayı her hasta eğitiminde özellikle vurgular.
Plak tipinde ilaçlar ne kadar zamanda etki gösterir?
Topikal kortikosteroid + D vitamini analoğu kombinasyonu çoğu hafif plakta 4-8 hafta içinde belirgin azalma sağlar. Dar bant UVB fototerapi 8-12 haftalık seansla orta hastalıkta etkilidir. Sistemik metotreksat 8-12 haftada etkisini gösterir. Biyolojik tedaviler 12-16 haftada PASI 75-90 yanıtı verir. Yanıt yoksa tedavi yenilenir; basamak yükseltilir veya farklı bir ajana geçilir.
Psoriatik artrit (PsA) belirtilerini nasıl tanırım?
PsA'nın erken bulguları sabah sertliği (30 dakikadan uzun), parmak şişmesi (daktilit — "sosis parmak"), topuk ağrısı (entezit), bel ağrısı (sakroiliak tutulum) ve tırnak değişiklikleridir. Sedef hastalarının yaklaşık %30'unda PsA gelişir; bazen cilt belirtilerinden önce başlar. Bu bulgulardan biri varsa romatoloji konsültasyonu istenir; ultrason veya MR ile doğrulanır. Erken tedavi eklem hasarını ve disabiliteyi önler.
Sedef için en iyi diyet hangisi?
Sedef için spesifik bir diyet yoktur ancak Akdeniz tipi beslenme — zeytinyağı, balık, sebze, baklagil, tam tahıl ağırlıklı — inflamasyonu hafifletir ve kardiyovasküler komorbidite riskini azaltır. Aşırı kilo kaybı tedavi yanıtını artırır; obez bireylerde %5-10 kilo kaybı topikal ve sistemik tedavinin etkililiğini ölçülebilir biçimde iyileştirir. Aşırı alkol tüketimi ve sigara hastalığı kötüleştirir; ikisinin de bırakılması önceliklidir. Glütensiz diyet yalnızca eşlik eden çölyak hastalığı varsa belirgin fayda sağlar.
Sedef hastalığı tamamen iyileşir mi?
Sedef kronik bir hastalıktır; tamamen iyileşme yerine uzun süreli kontrol hedeflenir. Modern tedaviler özellikle biyolojikler — IL-17 ve IL-23 inhibitörleri — birçok hastada cildin tamamına yakın temizlenmesini (PASI 90-100) sağlar. Tedavi kesilirse büyük çoğunlukta plaklar haftalar-aylar içinde geri döner. Yaşam tarzı düzenlemeleri (sigara bırakma, kilo kontrolü, Akdeniz beslenme, stres yönetimi) hastalık seyrini ve tedaviye yanıtı iyileştirir.
Biyolojik tedaviler ne kadar güvenli?
Biyolojik tedaviler son yirmi yılda binlerce hastada kullanıldı; güvenlik profili iyi belgelenmiştir. Enfeksiyon riski sınırlıdır; düzenli izlem ve uygun aşılama ile yönetilir. Tedavi öncesinde tüberküloz, hepatit B ve C taraması zorunludur; canlı aşılar tedavi başlamadan önce tamamlanır. IL-17 inhibitörleri inflamatuar bağırsak hastalığını alevlendirebileceğinden bu hastalarda dikkatle seçilir. Cochrane sistematik derlemeleri etkililik ve güvenliği doğrular; ilaç seçimi etkililik, eşlik eden hastalık ve gebelik planı bağlamında bireyseldir.
İlgili okumalar
- Cilt ve Saç Sağlığı Rehberi — Parent pillar — akne, ekzema, sedef, rozase, cilt kanseri ve saç dökülmesi geniş çerçevesi.
- Yetişkinde Akne Tedavisi — Cilt sağlığı kardeş cluster — yetişkin yüz lezyonlarının ayırıcı tanısında referans.
- Saç Dökülmesi: Nedenler ve Tedavi — Cilt sağlığı kardeş cluster — sedefte saçlı deri tutulumu durumunda paralel değerlendirme.
- Tip 2 Diyabet Belirtileri — Sedef hastalarında riski 1,5-2 kat artan komorbidite — rutin taramada referans.
- Yağlı Karaciğer (MASLD) Belirtileri ve Tedavi — Sedefle sık birlikte görülen metabolik komorbidite; takip çerçevesi paylaşılır.
- Akdeniz Diyeti ve Kalp Sağlığı — Sedef için inflamasyonu hafifleten ve kardiyovasküler riski azaltan beslenme çerçevesi.
- Depresyon Belirtileri ve Yardım Arama — Sedefte sık komorbidite; stigma, kaşıntı ve görünüm endişesinin mental sağlık etkisi.
- D Vitamini Eksikliği Belirtileri ve Tedavi — Topikal D vitamini analoğu (kalsipotriol) tedavisinin biyokimyasal arka planı.
Kaynaklar ve referanslar
- NIAMS (NIH), Psoriasis basics — symptoms, causes, and treatment2
Psoriazis tanımı, tipleri, sıklığı (~%2-3 yetişkinde) ve tedavi çerçevesinin temel referansı. - NICE NG170, Psoriasis: assessment and management8
Psoriazisin şiddet sınıflandırması, basamaklı tedavi yaklaşımı ve takip çerçevesi. - Mayo Clinic, Psoriasis — symptoms and causes3
Plak, guttat, ters, püstüler ve eritrodermik tiplerin klinik özetli referansı. - Lancet seminar, Psoriasis (Griffiths ve ark., 2021)9
Psoriazisin sistemik bir hastalık olduğunu, kardiyovasküler ve metabolik komorbiditelerin tedavi planını şekillendirdiğini bildiren güncel derleme. - Cochrane, Systemic pharmacological treatments for chronic plaque psoriasis (network meta-analysis, 2024 update)10
Biyolojik tedavilerin (TNF-α, IL-17, IL-23 inhibitörleri) orta-şiddetli sedefte etkililiğini doğrulayan ağ meta-analizi. - WHO, Global report on psoriasis (2016)11
Küresel psoriazis yükü (125+ milyon kişi) ve kamu sağlığı çerçevesi referansı. - Cleveland Clinic, Psoriasis — patient education5
Sedef tipleri, tetikleyiciler ve tedavi seçeneklerinin hasta odaklı klinik özeti. - BMJ, Psoriasis — clinical review12
Sedef hastalığı tanı ve birinci basamak yönetiminin pratik klinik özeti.
En sık sorulan soruların yanıtları
Hayır. Sedef bağışıklık sistemi kaynaklı bir inflamatuar hastalıktır; bulaşıcı bir patojen içermez. Plaklarla temas, eşya paylaşımı veya yakın bir arada bulunmak hastalığı bir başkasına geçirmez. Aile öyküsü riski artırır ancak bu kalıtsal yatkınlığa bağlıdır, bulaşmaya değil. NIAMS ve Mayo Clinic bu noktayı her hasta eğitiminde özellikle vurgular.
İlgili Makaleler
Bu konu hakkında diğer makaleleri keşfedin
Yetişkinde İlk Nöbet: Acil Yaklaşım, Tanısal Değerlendirme ve Tedavi Kararı
İlk nöbet, yaşam boyunca bir kez ya da daha fazla nöbet geçirebilecek olguların yaklaşık %50'sini oluşturur. Acil yaklaşım, ayrıntılı klinik öykü, EEG ve görüntüleme protokolü, tekrar riskine dayalı ilaç başlanma kararı ve sürüş kısıtlamaları — NICE NG137, ILAE 2014 sınıflaması, NIH NINDS ve Mayo Clinic kaynaklı kanıt temelli rehber.
Melanoma ABCDE Kuralı: Şüpheli Beni Tanımak ve Erken Başvurmak için Rehber
Melanoma cilt kanseri olguları içinde en ölümcül grup olmasına rağmen erken yakalandığında 5 yıllık sağkalım %99'a yaklaşır. ABCDE kuralı (asimetri, sınır, renk, çap, evrim) hasta kendi muayenesi için doğrulanmış bir hatırlatma çerçevesi sunar — NCI, NHS, NICE NG14 ve Cleveland Clinic kaynaklı kanıt temelli rehber.

Gebelikte Gebelik Diyabeti (GDM): Tanı, Tarama, Bebek-Anne Riskleri ve Yönetim
Gebelik diyabeti (GDM), gebeliğin ikinci yarısında plasental hormonların insülin direncini artırmasıyla ortaya çıkar. 24-28. haftada OGTT taraması, glisemik hedefler, bebek ve anne riskleri, doğum sonrası tip 2 diyabet riski ve yaşam tarzı yönetimi — WHO, NICE, Mayo Clinic ve Cochrane derlemelerinden derlendi.
Bağımsız otoritelere dayandırılmıştır
Bu yazıyı Bilal YIKILMAZ, saglikbu.com genel yayın yönetmeni hazırladı. Kendisi hekim değildir; içerikteki tüm bilgiler, aşağıda atıf yapılan bağımsız uluslararası tıbbi kaynaklardan derlenmiştir.
Atıf yapılan kaynaklar: World Health Organization, Cochrane Library, PubMed / MEDLINE.
Son editoryal güncelleme: .